Le sujet des soins palliatifs pédiatriques est particulièrement chargé émotionnellement, car la maladie grave de l’enfant est contre-nature. Fin de vie en début de vie, mort et enfance… tout devrait éloigner ces deux réalités. La mort d’un enfant est perçue comme une injustice pour les familles et un échec médical pour les soignants.
Les soins palliatifs consistent à aider chaque enfant à vivre pleinement sa fin de vie quand la médecine est incapable d’assurer la guérison de la maladie et qu’il est nécessaire de soulager les souffrances de l’enfant malade.
Ajouter de la vie aux jours quand on ne peut plus ajouter de jours à la vie.
Soins palliatifs pédiatriques : qu’est-ce que c’est ?
Les soins palliatifs pédiatriques sont des soins médicaux spécialisés pour les enfants vivant avec une maladie grave. Les soins palliatifs visent à soulager les symptômes et le stress de la maladie. L’objectif est d’améliorer la qualité de vie de l’enfant et de sa famille.
Une équipe spécialement formée de médecins, d’infirmières, de travailleurs sociaux et d’autres dispense des soins palliatifs. L’équipe travaille avec les autres médecins de l’enfant en tant que niveau de soutien supplémentaire.
Définition des soins palliatifs pédiatriques
Les soins palliatifs pédiatriques sont des soins actifs et complets pour les enfants atteints d’une maladie grave, évolutive ou terminale. Les soins palliatifs ont pour but de maintenir la meilleure qualité de vie possible à l’enfant malade, et d’offrir du soutien à sa famille. Les soins palliatifs pédiatriques englobent les dimensions physique, psychologique, sociale et spirituelle.
Soins palliatifs pédiatriques : pour qui ?
Les soins palliatifs sont appropriés à tout âge et à tout stade de la maladie. Il convient aux nouveau-nés, aux périnés, aux nourrissons, aux enfants, aux adolescents et aux jeunes adultes, et peut être associé à un traitement destiné à guérir.
A qui s’adresse les soins palliatifs pédiatriques ?
Les soins palliatifs pédiatriques sont destinés aux enfants âgés de 0 à 18 ans atteints d’une maladie évolutive ou d’un handicap sévère réduisant leur espérance de vie. Les soins palliatifs pédiatriques utilisent des approches complémentaire aux soins curatifs, et/ou à titre transitoire lors d’une situation de crise. Les équipes pédiatriques de soins palliatifs soutiennent l’accompagnement de l’enfant en fin de vie et de sa famille.
Soins palliatifs pédiatriques qui est concerné ?
Les soins palliatifs pédiatriques concernent tous les enfants et adolescents dont l’état de santé est fortement altéré :
- tous les enfants et adolescents, victimes d’un grave accident souffrant de lésions irréversibles.
- tous les enfants et adolescents, atteints d’affections de longue durée (ALD) qui subissent des douleurs intenses.
- tous les enfants et adolescents en perte d’autonomie.
- tous les enfants et adolescents en fin de vie ou incurables.
Les soins palliatifs pédiatriques sont centrés sur la famille. Il aide à la communication et à la coordination des soins. Grâce à la communication étroite qu’offrent les soins palliatifs, les familles sont mieux en mesure de choisir des options qui correspondent à leurs valeurs, leurs traditions et leur culture. Cela améliore le bien-être de toute la famille.
Quelles maladies sont concernées par les soins palliatifs pédiatriques ?
Les soins palliatifs pédiatriques traitent des conditions médicales graves, y compris les troubles génétiques, le cancer, la prématurité, les troubles neurologiques, les maladies cardiaques et pulmonaires et autres.
Que soulagent les soins palliatifs pédiatriques ?
Les soins palliatifs pédiatriques soulagent les symptômes de ces maladies, tels que la douleur, l’essoufflement, la fatigue, la constipation, les nausées, la perte d’appétit et les troubles du sommeil, l’anxiété et la dépression. Bref, ils aident l’enfant et la famille à améliorer sa qualité de vie.
Quels enfants peuvent recevoir des soins palliatifs ?
Même si les traitements sont souvent similaires à la médecine palliative adulte, les soins palliatifs pédiatriques possèdent leur spécificité, car l’enfant n’est pas un adulte en miniature.
Pour cette approche pédiatrique des soins palliatifs la population se divise en six groupes d’enfants et familles:
- Groupe 1 : enfants présentant des conditions pour lesquelles un traitement curatif existe, mais l’échec est possible. Les soins palliatifs peuvent être nécessaires pendant des périodes d’incertitude ou quand les traitements curatifs sont inefficaces. Exemples : cancer, atteinte/malformation cardiaque, rénale ou hépatique importante.
- Groupe 2 : enfants présentant des maladies où la mort prématurée est inévitable, bien qu’un traitement intensif puisse retarder l’évolution. Exemples : mucoviscidose, dystrophie musculaire… .
- Groupe 3 : enfants présentant des maladies progressives pour lesquelles aucun traitement symptomatique ne peut ralentir significativement l’évolution. Les traitements offerts à ces enfants sont uniquement palliatifs et peuvent s’étendre sur des années. Exemples : maladie neurodégénérative, mucopolysacccharidose….
- Groupe 4 : enfants présentant des atteintes neurologiques graves non progressives. Ces enfants extrêmement vulnérables ont un risque accru de complications pouvant entrainer une détérioration non prévisible. Exemples : accidents avec atteintes neurologiques, anoxie, encéphalite, AVC… .
- Groupe 5 : nouveau-nés dont l’espérance de vie est très limitée.
- Groupe 6 : membres d’une famille ayant perdu un enfant de façon imprévue à la suite d’une maladie, d’une situation engendrée par une cause traumatique ou accidentelle ou d’une perte dans la période périnatale.
Quelle est la différence avec les soins palliatifs pour adultes ?
Les personnes qui s’occupent d’enfants malades savent que leurs besoins sont très différents de ceux des patients adultes. Comme le savent tous ceux qui travaillent en pédiatrie, les enfants ne sont pas simplement de petits adultes !
Les enfants souffrent de diverses maladies complexes qui ne sont pas observées chez les adultes. Même les maladies observées chez les adultes peuvent agir différemment chez les enfants en raison de leur anatomie et de leur physiologie uniques. Les enfants grandissent et se développent également au fur et à mesure qu’ils traversent une maladie. Par conséquent, tous les soins médicaux spécialisés, y compris les soins palliatifs, doivent être adaptés pour répondre aux besoins des nourrissons, des enfants et des adolescents.
Les soins palliatifs peuvent être utiles à toutes les personnes vivant avec une maladie grave et à n’importe quel stade de leur maladie. C’est particulièrement le cas chez les enfants, car ils sont plus résilients face à la maladie que les adultes ne le sont pas.
Les similitudes incluent :
- Les soins palliatifs peuvent débuter au début d’une maladie et accompagner un traitement destiné à guérir.
- Les soins palliatifs visent à améliorer la qualité de vie en soulageant les symptômes pénibles.
- L’équipe aide à la prise de décision et à la détermination des objectifs de soins.
- Les soins palliatifs sont des soins médicaux, mais ils impliquent également une équipe de différentes disciplines qui comprend des médecins, des infirmières, des travailleurs sociaux et autres.
Les différences incluent :
- Avoir une maladie grave n’est pas une condition « normale » pour la plupart des enfants. Cela présente des défis uniques pour prendre soin des enfants et de leurs familles.
- Les décisions médicales concernant les jeunes enfants sont généralement prises par leurs aidants familiaux. Les patients adultes peuvent prendre leurs propres décisions.
- Les soins palliatifs pédiatriques peuvent également impliquer un thérapeute par le jeu, un thérapeute de la vie de l’enfant et/ou un spécialiste du comportement de l’enfant.
Soins palliatifs pédiatriques : quels avantages ?
Les soins palliatifs pédiatriques peuvent aider tout enfant atteint d’une maladie grave. Les spécialistes des soins palliatifs pédiatriques se concentrent sur l’enfant dans son ensemble et sur la façon dont la maladie et le traitement de l’enfant affectent toute la famille.
L’équipe de soins palliatifs accompagne l’enfant et la famille à chaque étape. Ils le font en contrôlant les symptômes, en aidant à clarifier les objectifs thérapeutiques et en les faisant correspondre aux options possible de traitement, et plus encore.
En collaboration le médecin traitant, l’équipe de soins palliatifs fournit une couche supplémentaire de soutien grâce à :
- Une expertise du traitement des symptômes, y compris le stress
- Une communication et une orientation des choix de traitement difficiles et complexes
- Une communication et une coordination étroites avec tous les autres médecins et équipes médicales
- Un soutien à la famille et aux proches
Il est important de se rappeler que l’association des soins palliatifs et des traitements curatifs est essentielle pour fournir à l’enfant et à la famille les soins médicaux les plus complets possibles.
Soins palliatifs pédiatriques : quand ?
Quand mettre en place les soins palliatifs pédiatriques ? Le début de la prise en charge palliative de l’enfant intervient :
- à un stade précoce de la maladie, en même temps que des soins curatifs
- à un stade avancé de la maladie, lorsque que les traitements curatifs sont sans résultats contre la maladie
- au stade terminal de la maladie, lorsque tous les traitements sont arrêtés et que le pronostic vital est engagé.
Les soins palliatifs font l’objet d’une évaluation régulière des besoins et des attentes de l’enfant gravement malade par les différents intervenants. Ainsi sont mobilisées les bonnes ressources au bon moment afin d’anticiper l’aggravation des symptômes de la maladie.
Soins palliatifs pédiatriques : combien de temps ?
Quelle est la durée des soins palliatifs pédiatriques ? La durée des soins palliatifs pédiatriques varie selon l’état de l’enfant, l’avancée de sa maladie, et le moment de sa prise en charge. Les soins palliatifs pédiatriques peuvent aller de quelques jours à plusieurs mois, voire quelques années.
Vous aussi, vous pouvez contribuer à aider des personnes gravement malades
Soins palliatifs pédiatriques : Comment ?
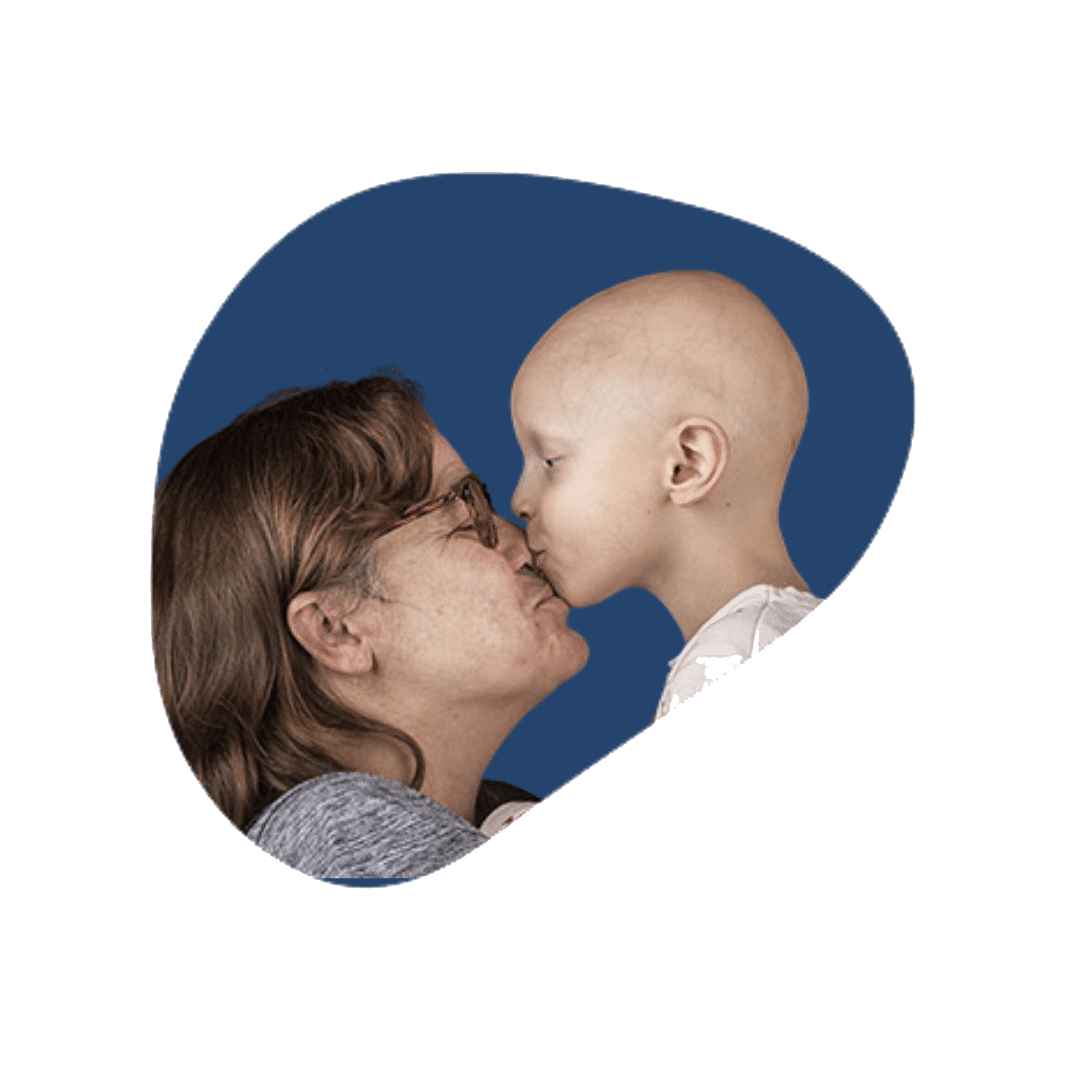
Les soins palliatifs pédiatriques sont basés sur les mêmes principes que les soins palliatifs adultes, mais ils reconnaissent en plus, les besoins uniques et spécifiques d’un enfant et de sa famille aux prises avec une maladie grave, évolutive ou incurable.
[ À Découvrir : Les soins palliatifs : pour qui, pourquoi, où, quand et comment ? ]
Comment les soins palliatifs aident l’enfant ?
L’objectif principal des soins palliatifs pédiatriques est de permettre l’enfant de grandir et de se développer tout au long de sa maladie.
Les équipes de soins palliatifs pédiatriques aident l’enfant malade et les proches aidants à faire face aux défis de la maladie et des hospitalisations en soulageant les symptômes de la maladie ou les effets secondaires des traitements.
L’équipe de soins palliatifs s’attache également à soutenir les personnes qui entourent l’enfant, y compris les frères et sœurs. Ils fournissent, à la famille et aux autres équipes médicales de l’enfant, des ressources pour des soins médicaux à domicile ou au plus près du domicile. Ils coordonnent également les soins entre les nombreux médecins de l’enfant et améliorent la communication entre la famille et l’équipe médicale principale.
Les équipes de soins palliatifs pédiatriques gèrent les symptômes courants, tels que la douleur, l’essoufflement, la dépression, l’anxiété, les nausées, la spasticité et les convulsions. Ils expliquent comment prendre soin des enfants dans des circonstances uniques, y compris ceux qui ont besoin de soins fœtaux et néonatals ou qui souffrent de maladies chroniques. Ils offrent également des conseils pratiques sur la prise de décisions médicales difficiles et sur les soins aux enfants en dehors de l’hôpital.
Une équipe de soins palliatifs pédiatriques aide chaque fois que nécessaire, que ce soit à l’hôpital, à domicile ou en société. La façon dont les soins palliatifs peuvent aider dépend souvent de la façon dont l’enfant se sent. C’est pourquoi il est essentiel d’avoir accès vingt-quatre heures sur vingt-quatre, sept jours sur sept à une équipe qui connaît bien l’enfant malade.
Comment les soins palliatifs aident les parents et les proches ?
De nombreuses personnes sont touchées par la maladie d’un enfant, en particulier les parents, les frères et sœurs et d’autres membres de la famille. Cela inclut également la famille élargie, les camarades de classe et les amis. Fournir un soutien à toute personne dans la vie d’un enfant malade est une partie importante des soins palliatifs.
L’approche d’une équipe en soins palliatifs répond à différents besoins et priorités et peut être flexible à mesure que les besoins changent. Certains membres de la famille peuvent bénéficier d’orientations vers des services de conseils individuels ou familiaux. Certains frères et sœurs peuvent recevoir un soutien par le biais de thérapies pédiatriques, l’art ou la musique.
De nombreux parents ont du mal à parler de la maladie à leurs enfants. De nombreux frères et sœurs luttent également. L’équipe de soins palliatifs peut fournir des conseils, des ressources et des liens avec les ressources appropriées pour toute personne impliquée dans la vie d’un enfant, y compris à l’école.
Pour les parents en particulier, faire face au système médical complexe peut être une tâche difficile et troublante. De nombreux enfants gravement malades sont pris en charge par de nombreux prestataires de soins médicaux et reçoivent des soins dans plusieurs endroits. Cela peut s’ajouter au fait que les parents se sentent dépassés et confus par la quantité d’informations qui leur sont données.
Les parents ont également du mal à faire le « bon » choix pour leur enfant et leur famille. Ces décisions peuvent aller de questions pratiques – comme envoyer ou non un enfant à l’école pendant les traitements médicaux – à des questions plus complexes concernant les traitements médicaux à essayer. En consacrant du temps à connaître le patient et sa famille, l’équipe de soins palliatifs pédiatriques peut les aider à prendre des décisions conformes à leurs objectifs et à leurs valeurs.
Comment parler des soins palliatifs pédiatriques avec son enfant ?
Les enfants et les adolescents sont en plein processus de développement physique, émotionnel, cognitif et spirituel.
Les besoins des enfants peuvent être très différents sur le plan émotionnel et physique, selon leur âge et leur maturité. Ainsi, leur appréhension des repères spatio-temporels, leur compréhension de la maladie et du processus de la mort dépendent de leur stade de développement.
Ces paramètres influent directement sur la manière dont les équipes soignantes peuvent communiquer avec l’enfant malade.
Comprendre la situation
L’espoir de guérison d’une maladie grave de la part des parents est toujours très grand : c’est pourquoi il est toujours très difficile de parler de soins palliatifs.
Accompagner son enfant en soins palliatifs c’est d’abord comprendre l’impossibilité de guérison et donc d’une fin de vie irrémédiable.
D’autre part le parcours de soins, en soins palliatifs, peut-être difficile à comprendre et à restituer. Le déroulement des soins, les options proposées, et les décisions à prendre demandent du temps pour être intégrés. Pour se sentir soutenu, écouté et accompagné, il est important de dialoguer constamment avec l’équipe soignante.
L’équipe soignante est là pour vous accompagner, n’hésitez pas à lui poser des questions pour être sûr de bien comprendre la situation.
Parler avec son enfant
Un enfant, ou un adolescent ne pose des questions que s’il sent que ses proches sont capable de lui répondre.
Pour répondre sereinement à des questions sur la maladie grave ou la fin de la vie, il est important d’avoir pris le temps de réfléchir à ce qui doit être transmis. De réfléchir aux mots que vous allez choisir. Si les questions posées posent problème, il ne faut pas hésiter à reporter la réponse. Sans pour autant oublier d’y répondre.
Le dialogue permanent avec l’enfant est une aide précieuse pour soulager l’anxiété et la souffrance psychologique.
Si l’enfant est en bas âge, et que le dialogue est impossible, c’est de la tendresse et la présence des parents dont il a le plus besoin. Prendre son enfant dans ses bras, le bercer, le garder avec soi dans la mesure du possible, lui fera sentir votre présence et lui parler, le rassurera.
Dans le cas de l’adolescent : il faut être inventif pour lui donner la tendresse et la sécurité dont il a aussi besoin, sans nuire à l’autonomie à laquelle il aspire et dont la maladie le prive. Privilégier et faciliter les contacts avec ses amis sera une aide précieuse pour son équilibre et son bien être.
Comment accompagner et soutenir votre enfant ?
Comment poursuivre sa vie d’enfant malgré la maladie ? L’objectif de la médecine palliative pédiatrique est de permettre à un enfant de poursuivre sa vie d’enfant avec et malgré la maladie grave, quelle qu’en soit l’échéance. Il peut être très important que les enfants puissent poursuivre leur scolarité que ce soit à l’hôpital ou à leur domicile.
Accompagner son enfant en soins palliatifs c’est également continuer à faire des projets en famille ; à être attentif à ses frères et sœurs si vous avez d’autres enfants ; à maintenir les contacts avec ses copains.
Vivre avec une maladie grave, c’est aussi permettre à votre enfant et à toute votre famille d’avoir la vie la plus normale possible. Cela signifie pour les parents et la famille de continuer à donner à l’enfant tout ce qui est nécessaire à son bien-être. Conserver, même de manière réduite, les distractions, la vie sociale, la scolarité, éviterons à l’enfant gravement malade de ne pas alimenter ses angoisses, son stress, ses inquiétudes.
Comment intégrer le parent dans les soins palliatifs de leur enfant ?
Un enfant qui tombe gravement malade emmène tout son entourage, sa famille, ses copains, son école… avec lui dans son combat .
Ainsi, la relation triangulaire enfant, parents, soignants est la base des soins en pédiatrie. Les parents sont non seulement les responsables légaux, mais ils doivent acquérir rapidement une réelle compétence des besoins et des symptômes de leur enfant.
Intégrer les parents en tant que parties prenantes, tout en veillant à préserver leur rôle de parents est un challenge important. Le rôle et les besoins de chaque membre de la famille, incluant la fratrie et les grands-parents, doivent, eux aussi, être pris en considération par l’équipe soignante.
L’essentiel est de mettre à profit les moments de vie partagés en choisissant de vivre chaque jour, l’un après l’autre. Faire confiance à l’équipe soignante, accepter de se faire aider et se ménager des moments pour se ressourcer, permettra de se sentir en sécurité et d’être le plus serein possible.
Comment les soins palliatifs pédiatriques sont-ils organisés ?

Quels intervenants assurent les soins palliatifs pédiatriques ?
Il n’y a pas d’USP pédiatriques en France. Cependant des équipes dédiées au développement de la culture palliative en pédiatrie ont été créées. Les Équipes Ressources Régionales en Soins Palliatifs Pédiatriques (ERRSPP) se trouvent dans chaque région, et couvrent actuellement l’ensemble du territoire national.
Par qui sont dispensés les soins palliatifs pour les enfants ?
Les soins palliatifs pédiatriques sont dispensés par une équipe pluridisciplinaire spécialisée. Elle est constituée de différents acteurs de la médecine palliative :
- médecins
- infirmiers
- aides-soignants
- psychologues
- intervenants paramédicaux (masseurs-kinésithérapeutes, ergothérapeutes, etc.)
- pharmaciens.
A ces professionnels de la médecine palliative peuvent s’ajouter des services d’aide à domicile et des auxiliaires de vie.
L’équipe type de soins palliatifs
Médecin : Le médecin en soins palliatifs qui a également une formation en pédiatrie. En plus des soins palliatifs, il peut avoir un autre domaine de spécialité en pédiatrie (comme la néonatologie ou l’oncologie). Le rôle du médecin est d’offrir un aperçu de la gestion des symptômes (comme la douleur, les difficultés respiratoires et les nausées) et de guider l’équipe dans la compréhension des aspects médicaux de l’état de l’enfant.
Infirmière praticienne : L’infirmière praticienne en soins palliatifs joue un rôle important en gérant les symptômes et en prenant soin de toute la famille. Les infirmières praticiennes en soins palliatifs sont compétentes pour guider les familles dans les situations complexes d’hospitalisation et de soins à domicile.
Infirmière coordonnatrice : Les infirmières coordonnatrices des soins palliatifs connaissent les ressources de l’hôpital et de la communauté. Ils ont généralement une expérience de travail avec des organismes qui fournissent aux enfants des soins infirmiers, de l’équipement et des thérapies pour améliorer leur qualité de vie. Elles ont également une bonne idée de la façon d’aider d’autres fournisseurs de soins de santé à travailler ensemble.
Travailleur social : Les travailleurs sociaux en soins palliatifs pédiatriques aident les enfants et leurs familles à faire face au traumatisme de la maladie. Ils peuvent aider à accéder aux services de santé mentale pour les patients, leurs parents et leurs frères et sœurs. Ils sont également souvent au courant des ressources qui aident à résoudre les problèmes financiers et autres.
Spécialiste de l’enfance : Les spécialistes de l’enfance aident les enfants à comprendre leur maladie. Ils utilisent le jeu, le dialogue, l’art, des exercices d’écriture musicale et d’autres approches. Ils deviennent souvent le « refuge » de l’enfant et la source de soutien la plus proche. De plus, les thérapeutes de l’enfance aident les frères et sœurs à gérer leur propre expérience d’avoir un frère ou une sœur malade.
Autres : Les équipes de soins palliatifs pédiatriques peuvent également inclure des pharmaciens, des art et musicothérapeutes, des aumôniers, des psychologues, des thérapeutes en réadaptation, des diététistes et plus encore.
Quel est le rôle des intervenants en soins palliatifs pédiatriques ?
Soutenue par les ERRSPP, l’équipe de soins assure le bon déroulement de la prise en charge palliative à l’hopital, dans une institution ou à domicile. Les différents acteurs doivent coordonner leurs interventions.
Mobiles et très disponibles, les différents intervenants veillent à prodiguer :
- tous les soins médicaux et paramédicaux nécessaires au bien-être du patient
- un accompagnement général de la personne gravement malade, de ses proches, des aidants et des soignants
- un soutien relationnel et social des proches du patient.
Qu’est-ce qui rend les soins palliatifs si uniques? Ensemble, les membres de l’équipe de soins palliatifs prennent le temps de faire connaissance avec l’enfant et la famille. Parce que chaque enfant et chaque famille a des besoins individuels, l’enfant et les parents rencontrent et travaillent avec différents membres de l’équipe à différents moments.
L’un des principaux objectifs de l’équipe de soin est de s’assurer que chacun considère la situation de la famille et comment rendre sa vie un peu plus facile. Cela peut inclure la gestion des symptômes, la communication et le soutien familial.
Quel est le rôle du médecin traitant en médecine palliative pédiatrique?
Le rôle du médecin traitant est d’évaluer l’état de l’enfant gravement malade, pour son maintien à domicile ou son hospitatlisation. Le médecin traitant est le référent de de l’équipe de soin et de toutes les personnes qui s’occupent de l’enfant. Sa mission dans le cadre de la médecine palliative consiste à :
- informer l’enfant et ses parents
- assurer la continuité des soins en passant par des professionnels de ville avec qui il est en contact
- contacter les structures d’appui si leur expertise est nécessaire
- se soucier de la situation sociale
- planifier le parcours de soins du patient
- réaliser la transmission d’une fiche de liaison aux services d’urgence tels que le SAMU.
Quels sont les soins réalisés en médecine palliative chez l’enfant ?
Les soins palliatifs se substituent aux soins curatifs lorsque ceux-ci ne peuvent plus remplir leur rôle de guérison afin d’assurer la meilleure qualité de vie possible à l’enfant gravement malade et à ses proches. pour améliorer le confort de l’enfant gravement malade, des approches complémentaires ou des soins de confort peuvent également être proposés .
Les soins palliatifs regroupent plusieurs types de soins pour soulager les douleurs et les souffrances de l’enfant :
- physiques : soulager les douleurs, les éventuelles nausées ou difficultés respiratoires
- psychologiques : apaiser les angoisses, la tristesse, l’inquiétude, et le sentiment d’injustice, la dépression
- spirituelles : adoucir les conséquences de l’atteinte portée à la dimension spirituelle du patient
- sociales : éviter les problèmes financiers et apporter certaines aides aux proches.
Afin d’apporter du confort et du mieux-être à l’enfant malade, les équipes de soins palliatifs proposent des approches complémentaires et de soins de confort à domicile avec des séances aussi bien personnalisées que variées :
- activité physique adaptée
- art-thérapie
- balnéothérapie
- biographie hospitalière
- clowns d’accompagnement
- espaces Snoezelen
- hypnose médicale
- musicothérapie
- réflexologie plantaire
- socio-esthétique
- sophrologie
- toucher-massage, etc.
[ À Découvrir : Soins de confort en soins palliatifs : ce n’est pas du luxe, c’est VITAL ! ]
Soins palliatifs pédiatriques : ou ?

Où se déroulent les soins palliatifs pédiatriques ? Quel lieu de vie pour l’enfant gravement malade ? En fonction de l’état de santé de l’enfant malade, de sa situation globale (sociale, matérielle, financière) et des soins nécessaires, ces soins peuvent se faire :
- dans des établissements de santé
- des structures médico-sociales
- à domicile.
Soins palliatifs pédiatriques en établissement de santé
Services habituels d’hospitalisation
Les services habituels d’hospitalisation assurent une prise en charge des enfants gravement malades en soins palliatifs quand la situation de ces derniers est stable ou habituelle.
Si besoin, services habituels d’hospitalisation peuvent s’appuyer sur l’expertise et l’aide d’une équipe mobile de soins palliatifs.
Lits identifiés de soins palliatifs (LISP)
Les LISP permettent une prise en charge des enfants gravement malades en soins palliatifs quand son état nécessite de fréquents ajustements thérapeutiques.
Les LISP sont localisés dans des services dont l’activité n’est pas exclusivement dédiée aux soins palliatifs, mais souvent confrontés à des fins de vie et des décès.
Les soins sont prodigués par les équipes des services concernés, avec l’appui d’une équipe mobile de soins palliatifs.
Unité de soins palliatifs (USP)
Les USP sont dédiés exclusivement à la médecine palliative et à l’accompagnement de fin de vie.
Les USP accueillent des enfants gravement malades en situation complexe ou très instable :
- les enfant ou adolescents, qui ne peuvent plus bénéficier de soins à domicile,
- les enfant ou adolescents, qui ont besoin d’une hospitalisation de répit pour franchir un cap dans l’évolution de la maladie.
Les USP sont des lieux de vie et de soins pour l’enfant malade et ses proches.
Equipes mobiles de soins palliatifs (EMSP)
Rattachées à un établissement de santé, les EMSP sont des équipes pluriprofessionnelles. Ces équipes agissent auprès des services de soins, se déplacent à domicile et dans les établissements médico-sociaux.
Les EMSP chaperonnent les équipes de soins dans l’évaluation de la situation de l’enfant malade. Elles conseillent les équipes de soins sur la prise en charge de la douleur de l’enfant malade.
Elles soutiennent les enfants malades, leur famille, leurs proches et les soignants qui s’en occupent, dans les situations complexes liées aux maladies graves évolutives.
Soins palliatifs pédiatriques à domicile
Tu crois qu’à quatre ans on meurt trop tôt ? Moi, je crois qu’on meurt tous à la fin de sa vie. De sa vie à soi. Et ça ne dure jamais le même temps pour tout le monde. Mais c’est quand même la vie. Et moi j’aime la vie.
Les demandes de transferts en hospitalisation à domicile ont fortement augmenté, avec pour objectif « l’apaisement maximal des symptômes pour permettre la meilleure vie relationnelle possible de l’enfant au sein de sa famille » en évitant toute « obstination déraisonnable ».
La première démarche des équipes de soins palliatifs pédiatriques est de faire comprendre aux parents que c’est tout un réseau de professionnels qui est mobilisé pour les aider.
Durant cette prise en charge en soins palliatifs à domicile (qui peut aller de quelques jours à plusieurs années), la parole de l’enfant, son histoire et sa qualité de vie sont au centre des préoccupations.
Projets de vie et projets de soin s’harmonisent alors autour de l’enfant pour une meilleure qualité de sa vie dans toutes ses dimensions.
Hospitalisation à domicile (HAD)
L’hospitalisation à domicile est une alternative ou un relais à l’hospitalisation avec hébergement.
La prise en charge se fait sur prescription médicale, en lien avec le médecin traitant.
Les professionnels d’HAD interviennent au domicile du patient pour réaliser les soins médicaux et paramédicaux les plus techniques, complexes ou fréquents.
Services et soins infirmiers à domicile (SSIAD)
Les SSIAD sont des services médico-sociaux proposant des soins infirmiers et des soins de nursing à domicile. Ils interviennent souvent en relais de l’HAD pour un accompagnement personnalisé ponctuel ou régulier du patient.
Réseaux de santé
Les réseaux de santé coordonnent les différents intervenants, médicaux et paramédicaux, professionnels ou bénévoles, afin de faciliter le maintien à domicile des patients qui nécessitent des soins palliatifs et qui désirent rester chez eux.
[ À Découvrir dossier complet : Soins palliatifs à domicile : comment ça marche ? ]
Comment trouver une structure en soins palliatifs ? Téléchargez votre guide des soins palliatifs par région
Vous cherchez un établissement HAD sur votre département ? trouversonhad.fr
Vous cherchez une structure de Soins Palliatifs ou une Association de Bénévoles ? sfap.org
Quelle prise en charge pour les soins palliatifs pédiatriques ?
Qui prend en charge les soins palliatifs pédiatriques ? Quel financement ?
Le budget national alloué par la Sécurité sociale sert à financer les structures et les soins techniques et médicaux. Il est versé directement aux hôpitaux, selon une tarification à l’activité, indexée sur la durée de séjour des patients.
Le budget des structures de soins palliatifs à domicile et celui des équipes mobiles de soins palliatifs sont financés par les Agences régionales de Santé (ARS). Le financement est propre à chaque région.
En institution, le forfait journalier et, selon les lieux, les éventuels frais hôteliers sont à la charge des parents.
A domicile, il sera peut-être nécessaire de mettre en place du matériel médicalisé et de faire intervenir des auxiliaires de vie. Le taux de prise en charge de la Sécurité sociale s’élève à 90 % au maximum. Dans le cadre d’une ALD, ce taux s’élève à 100 %.
La mutuelle complémentaire santé peut prendre en charge les frais restants. Lorsqu’elle dispose d’une garantie hospitalisation étendue, elle peut rembourser également les soins paramédicaux conseillés au patient.
Quelles sont les aides financière, matérielles, logistiques ?
La maladie d’un enfant peut occasionner un changement de situation professionelle, des pertes de revenus, et des frais importants (déplacement, hébergement, etc.). Selon la situation du foyer et de l’enfant malade, des allocations peuvent être attribuées, ainsi que des aides matérielles ou humaines.
L’assistante sociale du service ou les équipes soignantes peuvent vous aider dans vos démarches.
Les aides peuvent être :
- Le congé de présence parentale
- L’allocation journalière de présence parentale AJPP
- L’allocation d’éducation de l’enfant handicapé AEEH
- Les cartes d’invalidité et de priorité de stationement
Des prestations supplémentaires, des aides exceptionelles peuvent être sollicité auprès de l’assurance maladie (Fonds National d’Action Sanitaire et Sociale – FNASS), de la CAF, des mutuelles et des associations.
Aides matérielles
Aides humaines
Quel est le rôle d’HELEBOR ?
L’action d’HELEBOR se concentre sur le développement de projets en soins palliatifs.
HELEBOR permet aux acteurs de terrain, entre autres, de développer et de mener à bien des projets qu’ils ne pourraient ni financer ni mettre en œuvre sans une aide extérieure.
Nous les aidons à offrir des approches complémentaires aux personnes gravement malades et à leurs proches en institution et à domicile. Nous les soutenons également à mener des travaux de recherche nécessaires à l’amélioration des pratiques. HELEBOR développe aussi des outils d’information et des projets d’inclusion et de solidarité.
Le rôle d’HELEBOR est donc de parler de la médecine palliative et de déployer des projets innovants contribuant à l’amélioration de la qualité de vie et de l’accompagnement des personnes gravement malades et de leurs proches.
HELEBOR soutient des projets innovants permettant :
- d’améliorer la qualité de vie des personnes gravement malades
- de soulager la souffrance et l’épuisement des familles
- d’accompagner les équipes soignantes dans leurs projets
- de soutenir les structures du sanitaire et du médico-social
HELEBOR agit à travers quatre programmes d’action :
- information
- approches complémentaires
- travaux de recherche et d’études
- inclusion et solidarité
Vous aussi, vous pouvez contribuer à aider des personnes gravement malades
Les soins palliatifs pédiatriques au cœur de l’action d’HELEBOR
Dans cette perspective, HELEBOR s’attache à initier, soutenir, accompagner et déployer des approches complémentaires visant à améliorer la qualité de vie des enfants gravement malades et de leurs proches aidants. C’est pourquoi il soutient notamment les projets suivants :
Aire de jeux inclusive pour l’hôpital Necker Enfants Malades
Cliquez ici pour en savoir plus sur l’aire de jeux à l’hôpital Necker Enfants Malades











0 commentaires